DENTAL ESTHETIC NETWORK
PANORAMICA DEI SERVIZI
– IMPLANTOLOGIA –
INTRODUZIONE
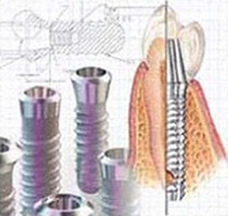 L’implantologia è uno dei cardini della nostra attività, (se i denti naturali non sono mantenibili). Il Dr.Giovanni Esposito, specialista in chirurgia orale, opera in questo campo sin dal 1998 ed ha inserito fino ad oggi numerosi impianti dentali, seguendo attivamente sin dall’inizio lo sviluppo di questa disciplina relativamente recente. Ancora non molto tempo fa, la perdita di denti lasciava al paziente due uniche possibilità: se erano disponibili due denti sani adiacenti allo spazio lasciato dalla mancanza dei denti, essi venivano limati per prepararli a sostenere un ponte. Non di rado però il paziente doveva rassegnarsi a portare una protesi rimovibile, parziale o totale. Non va dimenticato inoltre che le protesi mobili, oltre a presentare notevoli carenze dal punto di vista dell’estetica e della masticazione, rappresentano spesso anche un problema psicologico per i loro portatori. Fortunatamente l’implantologia consente di realizzare nella maggioranza dei casi protesi fisse e durature, in grado di uguagliare i denti naturali in termini di estetica e funzionalità. Secondo gli studi recenti, gli impianti inseriti da un implantologo esperto possono raggiungere un tasso di successo a lungo termine del 95%. Negli ultimi anni l’implantologia ha fatto grandi progressi. A partire da nuove metodologie diagnostiche come la tomografia volumetrica digitale (cbct), passando per nuove tecniche chirurgiche come l’implantologia computer assistita flapless fino agli impianti a carico immediato, è stata messa a punto una serie di innovazioni che promettono ai pazienti una sicurezza e un confort sempre maggiori. Purtroppo, però, non tutte le enfatiche promesse pubblicitarie divulgate nei media vengono mantenute: in un mercato in espansione come quello dell’implantologia gli operatori poco seri abbondano, ed il paziente incontra parecchie difficoltà nel separare operatori affidabili da quelli meno affidabili. Per offrire un panorama obiettivo delle possibilità e dei limiti dell’implantologia moderna, presentiamo qui alcune informazioni. Queste informazioni vanno considerate generiche e non esaustive, e non possono, ne vogliono sostituire una visita specialistica, che è l’ unico momento di costruzione di un piano di trattamento adeguato ad ogni singola persona; alle sue esigenze ed alle sue aspettative.
L’implantologia è uno dei cardini della nostra attività, (se i denti naturali non sono mantenibili). Il Dr.Giovanni Esposito, specialista in chirurgia orale, opera in questo campo sin dal 1998 ed ha inserito fino ad oggi numerosi impianti dentali, seguendo attivamente sin dall’inizio lo sviluppo di questa disciplina relativamente recente. Ancora non molto tempo fa, la perdita di denti lasciava al paziente due uniche possibilità: se erano disponibili due denti sani adiacenti allo spazio lasciato dalla mancanza dei denti, essi venivano limati per prepararli a sostenere un ponte. Non di rado però il paziente doveva rassegnarsi a portare una protesi rimovibile, parziale o totale. Non va dimenticato inoltre che le protesi mobili, oltre a presentare notevoli carenze dal punto di vista dell’estetica e della masticazione, rappresentano spesso anche un problema psicologico per i loro portatori. Fortunatamente l’implantologia consente di realizzare nella maggioranza dei casi protesi fisse e durature, in grado di uguagliare i denti naturali in termini di estetica e funzionalità. Secondo gli studi recenti, gli impianti inseriti da un implantologo esperto possono raggiungere un tasso di successo a lungo termine del 95%. Negli ultimi anni l’implantologia ha fatto grandi progressi. A partire da nuove metodologie diagnostiche come la tomografia volumetrica digitale (cbct), passando per nuove tecniche chirurgiche come l’implantologia computer assistita flapless fino agli impianti a carico immediato, è stata messa a punto una serie di innovazioni che promettono ai pazienti una sicurezza e un confort sempre maggiori. Purtroppo, però, non tutte le enfatiche promesse pubblicitarie divulgate nei media vengono mantenute: in un mercato in espansione come quello dell’implantologia gli operatori poco seri abbondano, ed il paziente incontra parecchie difficoltà nel separare operatori affidabili da quelli meno affidabili. Per offrire un panorama obiettivo delle possibilità e dei limiti dell’implantologia moderna, presentiamo qui alcune informazioni. Queste informazioni vanno considerate generiche e non esaustive, e non possono, ne vogliono sostituire una visita specialistica, che è l’ unico momento di costruzione di un piano di trattamento adeguato ad ogni singola persona; alle sue esigenze ed alle sue aspettative.
CHE COS'è' UN IMPIANTO?
 Un impianto dentale è una radice dentaria artificiale costruita in materiale biocompatibile che viene impiantata con un intervento chirurgico nell’osso mascellare per sostituire un dente perso. Attualmente gli impianti standard, di forma conica oppure cilindrica, sono in titanio puro o leghe di titanio, un metallo dalle caratteristiche uniche: l’osso aderisce infatti alla superficie metallica senza bisogno di alcuno strato intermedio. Questa fusione fra titanio ed osso è definita osteointegrazione. Inoltre il titanio è talmente biocompatibile che non provoca né rigetto né reazioni di ipersensibilità (allergie), ne tantomeno fenomeni infiammatori della mucosa orale. Grazie alle sue caratteristiche di estrema biocompatibilità, durezza e resistenza, oggi il titanio è usato anche per un vasto numero di altri impianti medici, p.es. protesi d’anca. Oggi gli impianti dentali sono costituiti solitamente da viti cilindriche o leggermente coniche (cioè a forma di radice dentale), con una lunghezza di 6-18 mm e un diametro di 3-6 mm. La testa implantare è dotata una piccola filettatura interna che consente di avvitare monconi di vario tipo a seconda dell’impiego a cui sono destinati (corone, ponti, ritenzione protesi rimovibili). I produttori di impianti sul mercato sono innumerevoli, ma non tutti i sistemi sono suffragati da studi scientifici e risultati a lungo termine. I sistemi implantari utilizzati nel nostro studio sono garantiti e certificati a garanzia non solo della salute del nostro paziente ma anche a garanzia del nostro lavoro. Si tratta di leader del settore i cui sistemi, costantemente perfezionati, vantano un’esperienza decennale ed ottimi risultati documentati nel lungo termine.
Un impianto dentale è una radice dentaria artificiale costruita in materiale biocompatibile che viene impiantata con un intervento chirurgico nell’osso mascellare per sostituire un dente perso. Attualmente gli impianti standard, di forma conica oppure cilindrica, sono in titanio puro o leghe di titanio, un metallo dalle caratteristiche uniche: l’osso aderisce infatti alla superficie metallica senza bisogno di alcuno strato intermedio. Questa fusione fra titanio ed osso è definita osteointegrazione. Inoltre il titanio è talmente biocompatibile che non provoca né rigetto né reazioni di ipersensibilità (allergie), ne tantomeno fenomeni infiammatori della mucosa orale. Grazie alle sue caratteristiche di estrema biocompatibilità, durezza e resistenza, oggi il titanio è usato anche per un vasto numero di altri impianti medici, p.es. protesi d’anca. Oggi gli impianti dentali sono costituiti solitamente da viti cilindriche o leggermente coniche (cioè a forma di radice dentale), con una lunghezza di 6-18 mm e un diametro di 3-6 mm. La testa implantare è dotata una piccola filettatura interna che consente di avvitare monconi di vario tipo a seconda dell’impiego a cui sono destinati (corone, ponti, ritenzione protesi rimovibili). I produttori di impianti sul mercato sono innumerevoli, ma non tutti i sistemi sono suffragati da studi scientifici e risultati a lungo termine. I sistemi implantari utilizzati nel nostro studio sono garantiti e certificati a garanzia non solo della salute del nostro paziente ma anche a garanzia del nostro lavoro. Si tratta di leader del settore i cui sistemi, costantemente perfezionati, vantano un’esperienza decennale ed ottimi risultati documentati nel lungo termine.
IMPIANTI IN CERAMICA
 Gli impianti in ceramica vengono spesso pubblicizzati con enfasi come alternativa a quelli convenzionali in titanio. A differenza di quest’ultimi, sono di colore bianco, ma ciò non costituisce un significativo vantaggio visto che l’impianto viene inserito a fondo nell’osso e rimane quindi invisibile. Uno svantaggio è invece il fatto che gli impianti in ceramica possono essere prodotti prevalentemente come viti monopezzo (ovvero in un solo monoblocco), rendendo impossibile il montaggio di monconi di altezza, angolazione e tipo diverso. Questa limitazione può comportare problemi estetici e funzionali al momento della protesizzazione. Spesso viene anche dato particolare risalto all’eccellente biocompatibilità della ceramica.Essendo estremamente biocompatibile anche il titanio, senza un solo caso di allergia segnalato in tutto il mondo, questo non ci sembra un vero punto in favore della ceramica. Inoltre gli impianti in ceramica sono sensibilmente più costosi di quelli in titanio. Ma il motivo principale per cui non adoperiamo per il momento impianti in ceramica risiede nella mancanza di studi scientifici a lungo termine sulla resistenza alla frattura, sul comportamento nell’osso ecc. rispetto al titanio. Non abbiamo intenzione di “collaudare” sui nostri pazienti materiali non ancora sperimentati a sufficienza, continuiamo per ora ad affidarci alle viti in titanio, dall’efficacia comprovata da milioni di trattamenti eseguiti da anni in tutto il mondo.
Gli impianti in ceramica vengono spesso pubblicizzati con enfasi come alternativa a quelli convenzionali in titanio. A differenza di quest’ultimi, sono di colore bianco, ma ciò non costituisce un significativo vantaggio visto che l’impianto viene inserito a fondo nell’osso e rimane quindi invisibile. Uno svantaggio è invece il fatto che gli impianti in ceramica possono essere prodotti prevalentemente come viti monopezzo (ovvero in un solo monoblocco), rendendo impossibile il montaggio di monconi di altezza, angolazione e tipo diverso. Questa limitazione può comportare problemi estetici e funzionali al momento della protesizzazione. Spesso viene anche dato particolare risalto all’eccellente biocompatibilità della ceramica.Essendo estremamente biocompatibile anche il titanio, senza un solo caso di allergia segnalato in tutto il mondo, questo non ci sembra un vero punto in favore della ceramica. Inoltre gli impianti in ceramica sono sensibilmente più costosi di quelli in titanio. Ma il motivo principale per cui non adoperiamo per il momento impianti in ceramica risiede nella mancanza di studi scientifici a lungo termine sulla resistenza alla frattura, sul comportamento nell’osso ecc. rispetto al titanio. Non abbiamo intenzione di “collaudare” sui nostri pazienti materiali non ancora sperimentati a sufficienza, continuiamo per ora ad affidarci alle viti in titanio, dall’efficacia comprovata da milioni di trattamenti eseguiti da anni in tutto il mondo.
COME SI INSERISCE UN IMPIANTO?
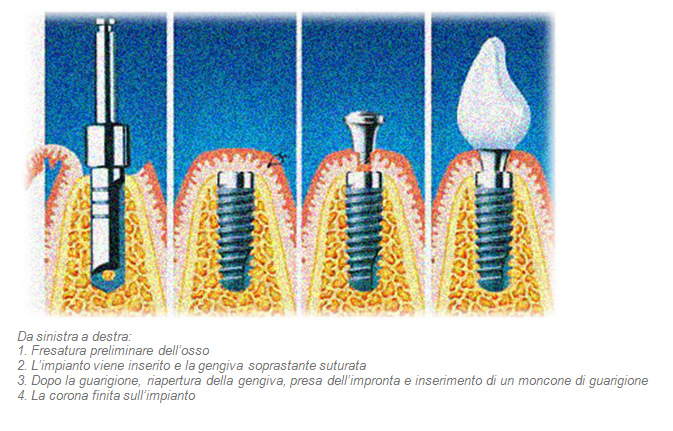 Durante l’esame preliminare si effettuano un’attenta ispezione del cavo orale e si determina tramite radiografie lo spessore osseo disponibile. In casi che non presentano apparenti complicazioni è sufficiente una radiografia panoramica della mascella (ortopantomografia), se necessario completata da radiografie intraorali di denti singoli. Nei casi più complessi, nei quali la quantità di osso disponibile è limitata e ci si trova ad operare nelle vicinanze di strutture anatomiche da tutelare, ricorriamo ad una tomografia computerizzata (TAC) dell’osso mascellare. La tomografia digitale volumetrica tridimensionale è una nuova variante della tomografia computerizzata, appositamente sviluppata per l’impiego nell’area del capo, che comporta un’esposizione alle radiazioni fino all’80% inferiore rispetto alla tomografia computerizzata convenzionale. La tomografia computerizzata volumetrica fornisce immagini tridimensionali di alta precisione dell’osso mascellare in scala 1:1, consentendo di pianificare nel migliore dei modi l’intervento. La rappresentazione spaziale consente di misurare con precisione la quantità di osso disponibile e di determinare, sulla base di questa informazione, il posizionamento ottimale, la lunghezza e il diametro dell’impianto e l’eventuale necessità di innesti ossei, e fornisce inoltre informazioni sulla qualità dell’osso. Le immagini ottenute con la TAC evidenziano tutte le strutture anatomiche nobili che devono assolutamente essere rispettate durante l’intervento. Per il paziente ciò rappresenta un notevole vantaggio in termini di sicurezza. L’inserimento di un impianto dentale, è un intervento chirurgico ambulatoriale eseguito in condizioni di asepsi che, a seconda dei casi, può durare da 30 a 60 minuti (o anche di più nel caso vengano inseriti svariati impianti). Viene effettuato in anestesia locale, l’intervento è assolutamente indolore. Malgrado ciò, sappiamo bene che molti pazienti provano ansia nei confronti di interventi di questo tipo, e per questa ragione nel nostro studio impieghiamo spesso, oltre all’anestesia locale, anche una sedazione. Grazie a questo procedimento il paziente è completamente rilassato e si sottopone all’intervento in tutta tranquillità. Normalmente gli impianti dentali devono integrarsi nell’osso senza essere sottoposti a carico per 6-12 settimane, con l’unica eccezione della tecnica a carico immediato. Dopo la fase di guarigione, gli impianti vengono messi allo scoperto con un piccolo intervento Dopo la scopertura si procede alla presa d’impronta e alla realizzazione nel laboratorio odontotecnico della struttura protesica sorretta dall’impianto (corona singola, ponte o protesi). Vi sono infine anche impianti a guarigione aperta, cosiddetta transgengivale che non richiedono la scopertura chirurgica.
Durante l’esame preliminare si effettuano un’attenta ispezione del cavo orale e si determina tramite radiografie lo spessore osseo disponibile. In casi che non presentano apparenti complicazioni è sufficiente una radiografia panoramica della mascella (ortopantomografia), se necessario completata da radiografie intraorali di denti singoli. Nei casi più complessi, nei quali la quantità di osso disponibile è limitata e ci si trova ad operare nelle vicinanze di strutture anatomiche da tutelare, ricorriamo ad una tomografia computerizzata (TAC) dell’osso mascellare. La tomografia digitale volumetrica tridimensionale è una nuova variante della tomografia computerizzata, appositamente sviluppata per l’impiego nell’area del capo, che comporta un’esposizione alle radiazioni fino all’80% inferiore rispetto alla tomografia computerizzata convenzionale. La tomografia computerizzata volumetrica fornisce immagini tridimensionali di alta precisione dell’osso mascellare in scala 1:1, consentendo di pianificare nel migliore dei modi l’intervento. La rappresentazione spaziale consente di misurare con precisione la quantità di osso disponibile e di determinare, sulla base di questa informazione, il posizionamento ottimale, la lunghezza e il diametro dell’impianto e l’eventuale necessità di innesti ossei, e fornisce inoltre informazioni sulla qualità dell’osso. Le immagini ottenute con la TAC evidenziano tutte le strutture anatomiche nobili che devono assolutamente essere rispettate durante l’intervento. Per il paziente ciò rappresenta un notevole vantaggio in termini di sicurezza. L’inserimento di un impianto dentale, è un intervento chirurgico ambulatoriale eseguito in condizioni di asepsi che, a seconda dei casi, può durare da 30 a 60 minuti (o anche di più nel caso vengano inseriti svariati impianti). Viene effettuato in anestesia locale, l’intervento è assolutamente indolore. Malgrado ciò, sappiamo bene che molti pazienti provano ansia nei confronti di interventi di questo tipo, e per questa ragione nel nostro studio impieghiamo spesso, oltre all’anestesia locale, anche una sedazione. Grazie a questo procedimento il paziente è completamente rilassato e si sottopone all’intervento in tutta tranquillità. Normalmente gli impianti dentali devono integrarsi nell’osso senza essere sottoposti a carico per 6-12 settimane, con l’unica eccezione della tecnica a carico immediato. Dopo la fase di guarigione, gli impianti vengono messi allo scoperto con un piccolo intervento Dopo la scopertura si procede alla presa d’impronta e alla realizzazione nel laboratorio odontotecnico della struttura protesica sorretta dall’impianto (corona singola, ponte o protesi). Vi sono infine anche impianti a guarigione aperta, cosiddetta transgengivale che non richiedono la scopertura chirurgica.
IMPIANTI SINGOLI
IMPIANTI PER SPAZI ESTESI (EDENTULIA PARZIALE)
IMPIANTI IN MANCANZA TOTALE DEI DENTI E RIABILITAZIONE
PROTESI MOBILE SU IMPIANTI
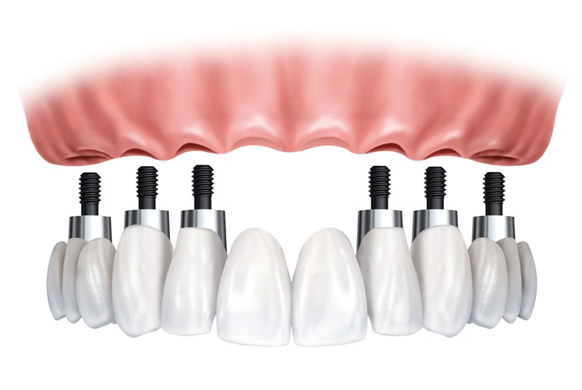 L’alternativa più semplice e più conveniente per il trattamento implantare del paziente edentulo. Questo tipo di procedura implantare è indicata soprattutto per i pazienti che già portano una protesi ma sono insoddisfatti della sua tenuta. In presenza di forte atrofia dell’osso mascellare una protesi mobile ancorata su impianti è talvolta da preferirsi ad una protesi fissa. Sugli impianti inseriti nell’osso mascellare vengono avvitati elementi di ancoraggio (attacchi a sfera o barra) sui quali poi la protesi verrà innestata e stabilizzata. Naturalmente la protesi va comunque rimossa e pulita dopo i pasti, ma la buona tenuta offre una piacevole sensazione di sicurezza e, in confronto ad una normale dentiera, un comfort di masticazione di gran lunga superiore. Nella mandibola sono necessari almeno due impianti, ciascuno dei quali dotato di attacco a sfera, ma in genere preferiamo impiegare costruzioni su tre impianti con attacchi a sfera, dato che la protesi con triplice ancoraggio è notevolmente più stabile. Un’ulteriore alternativa consiste nell’ inserimento di quattro impianti collegati da una barra in metallo nobile o titanio, sulla quale poi la protesi si innesta con estrema precisione. Per la protesizzazione della mascella (arcata superiore) è preferibile una protesi con attacco a barra su 4-6 impianti, anche se in genere risulta più vantaggiosa una soluzione fissa con un ponte su impianti.
L’alternativa più semplice e più conveniente per il trattamento implantare del paziente edentulo. Questo tipo di procedura implantare è indicata soprattutto per i pazienti che già portano una protesi ma sono insoddisfatti della sua tenuta. In presenza di forte atrofia dell’osso mascellare una protesi mobile ancorata su impianti è talvolta da preferirsi ad una protesi fissa. Sugli impianti inseriti nell’osso mascellare vengono avvitati elementi di ancoraggio (attacchi a sfera o barra) sui quali poi la protesi verrà innestata e stabilizzata. Naturalmente la protesi va comunque rimossa e pulita dopo i pasti, ma la buona tenuta offre una piacevole sensazione di sicurezza e, in confronto ad una normale dentiera, un comfort di masticazione di gran lunga superiore. Nella mandibola sono necessari almeno due impianti, ciascuno dei quali dotato di attacco a sfera, ma in genere preferiamo impiegare costruzioni su tre impianti con attacchi a sfera, dato che la protesi con triplice ancoraggio è notevolmente più stabile. Un’ulteriore alternativa consiste nell’ inserimento di quattro impianti collegati da una barra in metallo nobile o titanio, sulla quale poi la protesi si innesta con estrema precisione. Per la protesizzazione della mascella (arcata superiore) è preferibile una protesi con attacco a barra su 4-6 impianti, anche se in genere risulta più vantaggiosa una soluzione fissa con un ponte su impianti.
PROTESI FISSA SU IMPIANTI
RISCHI E COMPLICANZE DI IMPIANTI DENTALI
La prognosi a lungo termine degli impianti dentali è molto buona: oltre il 90% degli impianti realizzati sono ancora funzionanti dieci anni dopo l’intervento. Questi sono risultati che non tutte le discipline mediche possono vantare, si pensi ad esempio alle protesi d’anca in ortopedia. Tuttavia, anche con un’attenta pianificazione ed una corretta esecuzione non si possono escludere del tutto gli insuccessi: sovraccarico dell’osso oppure infezioni batteriche possono talvolta condurre alla perdita degli impianti o degli innesti. I principali fattori di rischio in implantologia sono:
- Cattiva igiene orale
- Fumo
- Osteoporosi avanzata
- Diabete non controllato
- Patologie del Sistema immunitario, ad esempio per l’assunzione di farmaci immunosoppressivi in seguito a un trapianto o in presenza di artrite reumatoide grave o di altre malattie autoimmuni
- Assunzione di alcune categorie di farmaci
I controlli periodici e una corretta igiene orale quotidiana sono la maggiore garanzia per il successo del trattamento. Se malgrado tutto si verificasse una perdita dell’impianto, di solito è possibile ripetere l’inserimento dopo la guarigione
COSTI DEL TRATTAMENTO IMPLANTARE
Domande e Risposte sul trattamento implantare Trattamento Implantare
– SBIANCAMENTO –
LE NOSTRE TECNICHE
 I dentifrici sbiancanti ed i collutori possono essere in grado di eliminare alcune delle macchie estrinseche, ma solo gli agenti sbiancanti possono rimuovere le più difficili e profonde discromie estrinseche ed intrinseche. L’agente sbiancante attivo (Perossido di Idrogeno o Perossido di Carbammide) contenuto nei gel sbiancanti, penetra nello smalto per raggiungere le molecole responsabili delle macchie. I radicali liberi di ossigeno rilasciati dall’ agente decompongono tali molecole (rompendo i legami che le tengono insieme), rendendole non più visibili Esistono diverse procedure operative che in base alla necessita’ individuale consentono di ottenere risultati eccellenti e duraturi praticamente in tutti i casi.
I dentifrici sbiancanti ed i collutori possono essere in grado di eliminare alcune delle macchie estrinseche, ma solo gli agenti sbiancanti possono rimuovere le più difficili e profonde discromie estrinseche ed intrinseche. L’agente sbiancante attivo (Perossido di Idrogeno o Perossido di Carbammide) contenuto nei gel sbiancanti, penetra nello smalto per raggiungere le molecole responsabili delle macchie. I radicali liberi di ossigeno rilasciati dall’ agente decompongono tali molecole (rompendo i legami che le tengono insieme), rendendole non più visibili Esistono diverse procedure operative che in base alla necessita’ individuale consentono di ottenere risultati eccellenti e duraturi praticamente in tutti i casi.
PERCHè I NOSTRI DENTI DIVENTANO GIALLI?
QUALI METODI DI SBIANCAMENTO ESISTONO?
- Sbiancamento di denti vitali
- Sbiancamento interno di denti devitalizzati
I denti vitali (polpa viva) possono essere resi più chiari con uno sbiancamento esterno (ExternalBleaching) e con due metodi diversi:
- Sbiancamento veloce(nello Studio odontoiatrico)
- Sbiancamento domiciliare (Homebleaching) che il paziente può fare da sé a casa. Con l’homebleaching il paziente porta, di notte e per più settimane, una mascherina trasparente riempita di gel sbiancante, preparata in precedenza sulla base di un’impronta
COME VIENE EFFETTUATO LO SBIANCAMENTO?
QUALI SONO I VANTAGGI DEL BLEACHING
- E’ una tecnica sbiancante altamente efficace, che procura uno schiarimento medio di varie gradazioni sulla scala colori di riferimento, in soli 60 minuti di trattamento.
- Il gel sbiancante è clinicamente provato e si è dimostrato innocuo.
- Questi agenti attivi sono usati con successo da più di 20 anni per lo sbiancamento dei denti, rilasciando acqua ossigenata, che penetra nel dente ed ossida i pigmenti colorati riducendoli in composti chimici incolori.
LO SBIANCAMENTO DANNEGGIA I DENTI?
QUANTO DURA LO SBIANCAMENTO?
QUANTO COSTA LO SBIANCAMENTO?
– CHIRURGIA ORALE –
INDICAZIONI ORTODONTICHE
Nel caso di trattamenti ortodontici, se dovessero essere necessari spostamenti in direzione distale, il terzo molare dovrà essere rimosso.
INDICAZIONE PROTESICA
Prima di affrontare una complessa ricostruzione protesica (ponti, protesi totali o parziali) i denti del giudizio impattati dovrebbero essere rimossi.
DENTI DEL GIUDIZIO
Gli ultimi denti dell’arcata superiore e posteriore sono chiamati denti del giudizio, terzi molari oppure ottavi. Quando erompono nella corretta posizione (in genere tra i 18 ed i 30 anni), i denti del giudizio possono essere un elemento utile della funzione masticatoria. Altrimenti, in caso di complicanze devono essere rimossi chirurgicamente.
QUANDO DEVONO ESSERE RIMOSSI
Nei mascellari di molte persone non c’è abbastanza posto anche per i denti del giudizio. In caso di mancanza di spazio e/o inclinazione errata del germe dentale, l’eruzione (la fuoriuscita) dei denti del giudizio è spesso difficoltosa: essi rimangono completamente o parzialmente nell’osso, senza raggiungere il piano occlusale.
RISCHIO CARIE E INFEZIONI
L’igiene dentale, nella zona dei denti del giudizio parzialmente inclusi, è difficile. La conseguenza è spesso lo sviluppo di una carie dei secondi molari. Nella zona d’eruzione del dente si possono anche produrre infiammazioni croniche della gengiva o ascessi purulenti dolorosi.
CISTI
I denti del giudizio inclusi non di rado sono la causa di formazioni cistiche. Per cisti si intendono delle cavità che si espandono nell’osso senza dare alcun segno di se fino a quando il loro volume diviene tale da essere evidente, oppure la cisti si infiamma. In casi molto rari, da una cisti può avere origine un tumore.
– ODONTOIATRIA ESTETICA –
INTRODUZIONE
La bocca è anche un organo di comunicazione che attira lo sguardo delle persone intorno a noi. Oggi il paziente pretende dal suo dentista non solo un risultato funzionalmente perfetto del trattamento, ma anche e sempre di più un miglioramento del proprio aspetto. Denti bianchi, splendenti e regolari, sono attraenti e riconosciuti come un segno di vitalità e di salute del corpo. Inoltre, un sorriso accattivante influenza in modo decisivo la fiducia in se stessi. Chi ha dei denti belli sorride più spesso e più volentieri di chi sa di avere dei denti non gradevoli o mancanti e preferisce nasconderli. La moderna odontoiatria estetica può soddisfare il desiderio di un miglioramento estetico, in modo semplice e duraturo, cambiando colore, forma e posizione dei denti, come pure intervenendo sulle gengive. Le tecniche più importanti dell’odontoiatria estetica sono: Sbiancamento dei denti (Bleaching) Veneering (Faccette di ceramica) Otturazioni bianche in composito Intarsi in ceramica Corone in ceramica integrale Ortodonzia per adulti (Trattamento con apparecchi ortodontici)
VEENERS (FACCETTE DI CERAMICA)
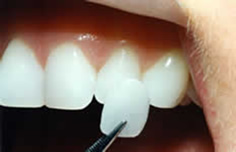 I veneer sono delle faccette di ceramica (=porcellana) molto sotti li (pochi decimi di mm), realizzate in laboratorio dopo aver preso un’impronta, che vengono incollate in modo permanente sulla parte anteriore dei denti frontali con una tecnica adesiva speciale. Il veneer di ceramica copre tutta la parte visibile del dente. Attraverso l’adesione chimica tra la ceramica e lo smalto si ottiene un risultato estetico eccezionale che riproduce il colore e la traslucenza dei denti naturali. Perfino un operatore di settore delle volte può avere difficoltà a distinguere i denti ricoperti con faccette di ceramica da quelli naturali. Quali vantaggi offrono le faccette? Paragonata ad una normale corona, la procedura è molto meno traumatica, poiché viene preparata una quantità molto piccola di sostanza dentale. Inoltre, le faccette sono durevoli nel tempo e resistenti alle forze masticatorie. Il loro punto forte è però l’estetica eccellente, molto superiore a quella di una corona realizzata su una cappetta di metallo. Al contrario di una corona metallo-ceramica, il bordo tra la sottile faccetta di ceramica ed il dente naturale è praticamente invisibile, e non deve quindi essere posto sotto la gengiva. Con le faccette non esiste il noto problema di infiammazioni gengivali che può essere causato dalle corone non troppo precise, con conseguente retrazione delle gengive e visibilità dei margini delle corone. Per i denti molto scuri, prima dell’applicazione delle faccette si consiglia un trattamento preliminare di sbiancamento, per evitare trasparenze di colore indesiderate. Le faccette sono la scelta giusta quando i denti frontali devono essere corretti nella loro forma. Correzioni di leggeri difetti di posizione, diastemi (=spazi), di forma e di colore, possono essere realizzate con risultati estetici eccellenti. Dopo essere state incollate, le faccette di ceramica sono molto resistenti, non si scoloriscono e non hanno bisogno di manutenzione, a parte la regolare e corretta igiene orale quotidiana. Vantaggi e svantaggi delle faccette: Ottima estetica Possibile correzione di forma e posizione dei denti Trattamento poco invasivo Durevoli nel tempo Relativamente costose Sono necessarie due o più sedute
I veneer sono delle faccette di ceramica (=porcellana) molto sotti li (pochi decimi di mm), realizzate in laboratorio dopo aver preso un’impronta, che vengono incollate in modo permanente sulla parte anteriore dei denti frontali con una tecnica adesiva speciale. Il veneer di ceramica copre tutta la parte visibile del dente. Attraverso l’adesione chimica tra la ceramica e lo smalto si ottiene un risultato estetico eccezionale che riproduce il colore e la traslucenza dei denti naturali. Perfino un operatore di settore delle volte può avere difficoltà a distinguere i denti ricoperti con faccette di ceramica da quelli naturali. Quali vantaggi offrono le faccette? Paragonata ad una normale corona, la procedura è molto meno traumatica, poiché viene preparata una quantità molto piccola di sostanza dentale. Inoltre, le faccette sono durevoli nel tempo e resistenti alle forze masticatorie. Il loro punto forte è però l’estetica eccellente, molto superiore a quella di una corona realizzata su una cappetta di metallo. Al contrario di una corona metallo-ceramica, il bordo tra la sottile faccetta di ceramica ed il dente naturale è praticamente invisibile, e non deve quindi essere posto sotto la gengiva. Con le faccette non esiste il noto problema di infiammazioni gengivali che può essere causato dalle corone non troppo precise, con conseguente retrazione delle gengive e visibilità dei margini delle corone. Per i denti molto scuri, prima dell’applicazione delle faccette si consiglia un trattamento preliminare di sbiancamento, per evitare trasparenze di colore indesiderate. Le faccette sono la scelta giusta quando i denti frontali devono essere corretti nella loro forma. Correzioni di leggeri difetti di posizione, diastemi (=spazi), di forma e di colore, possono essere realizzate con risultati estetici eccellenti. Dopo essere state incollate, le faccette di ceramica sono molto resistenti, non si scoloriscono e non hanno bisogno di manutenzione, a parte la regolare e corretta igiene orale quotidiana. Vantaggi e svantaggi delle faccette: Ottima estetica Possibile correzione di forma e posizione dei denti Trattamento poco invasivo Durevoli nel tempo Relativamente costose Sono necessarie due o più sedute
CORONE IN CERAMICA INTEGRALE
OTTURAZIONI BIANCHE (in composito)
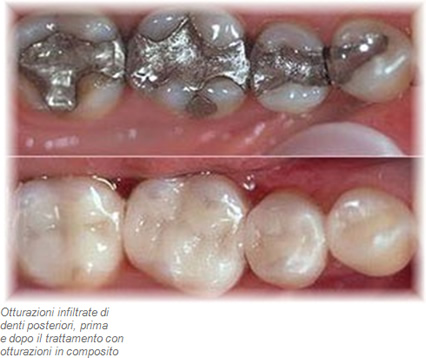 I moderni materiali da otturazione che hanno il colore dei denti, (anche chiamati “compositi”, poiché sono composti da una base di resina e da riempitivi inorganici), hanno oggi raggiunto un alto livello di qualità. Soprattutto per i denti frontali (incisivi e canini), ma anche per le otturazioni nei denti posteriori, i compositi sono oggi la scelta giusta. Dopo la mordenzatura dello smalto e l’applicazione di un adesivo, la resina aderisce alla sostanza dentale. In questo modo, denti molto indeboliti vengono ricostruiti. Essendo a disposizione per quasi ogni colore dentale il relativo composito, nella maggior parte dei casi è possibile realizzare un perfetto adattamento estetico dell’otturazione. Quali sono gli svantaggi delle otturazioni in composito? La resina è un eccellente materiale per i denti frontali e per piccoli difetti circondati da sostanza dentale sana, ma il suo utilizzo per grandi otturazioni nei denti posteriori, estese fino nelle zone interdentali, può essere problematico. A volte si può assistere ad una perdurante sensibilità del dente alla masticazione, per la quale fino ad oggi non è stata trovata una spiegazione certa. Un ulteriore problema è la contrazione della resina durante la polimerizzazione, che nelle cavità profonde può risultare in microscopiche imprecisioni della chiusura marginale. Ciò può causare, dopo alcuni anni, l’infiltrazione batterica e la carie. Inoltre, dopo qualche tempo, la resina può scolorirsi e consumarsi durante la masticazione (abrasione). La durata di queste otturazioni estese è pertanto limitata a 3 – 6 anni e dipende dall’igiene orale del paziente. Se si desidera un’alternativa al composito più duratura, va considerata una ricostruzione con intarsio in ceramica o composito. Vantaggi e svantaggi delle otturazioni in composito Relativamente economiche Stabilizzazione della sostanza dentale Buona estetica Trattamento possibile in una seduta Per otturazioni estese non durevole nel tempo Possibilità di dolore durante la masticazione Possibile scolorimento ed abrasione Problematico per cavità estese fino alla zona subgengivale
I moderni materiali da otturazione che hanno il colore dei denti, (anche chiamati “compositi”, poiché sono composti da una base di resina e da riempitivi inorganici), hanno oggi raggiunto un alto livello di qualità. Soprattutto per i denti frontali (incisivi e canini), ma anche per le otturazioni nei denti posteriori, i compositi sono oggi la scelta giusta. Dopo la mordenzatura dello smalto e l’applicazione di un adesivo, la resina aderisce alla sostanza dentale. In questo modo, denti molto indeboliti vengono ricostruiti. Essendo a disposizione per quasi ogni colore dentale il relativo composito, nella maggior parte dei casi è possibile realizzare un perfetto adattamento estetico dell’otturazione. Quali sono gli svantaggi delle otturazioni in composito? La resina è un eccellente materiale per i denti frontali e per piccoli difetti circondati da sostanza dentale sana, ma il suo utilizzo per grandi otturazioni nei denti posteriori, estese fino nelle zone interdentali, può essere problematico. A volte si può assistere ad una perdurante sensibilità del dente alla masticazione, per la quale fino ad oggi non è stata trovata una spiegazione certa. Un ulteriore problema è la contrazione della resina durante la polimerizzazione, che nelle cavità profonde può risultare in microscopiche imprecisioni della chiusura marginale. Ciò può causare, dopo alcuni anni, l’infiltrazione batterica e la carie. Inoltre, dopo qualche tempo, la resina può scolorirsi e consumarsi durante la masticazione (abrasione). La durata di queste otturazioni estese è pertanto limitata a 3 – 6 anni e dipende dall’igiene orale del paziente. Se si desidera un’alternativa al composito più duratura, va considerata una ricostruzione con intarsio in ceramica o composito. Vantaggi e svantaggi delle otturazioni in composito Relativamente economiche Stabilizzazione della sostanza dentale Buona estetica Trattamento possibile in una seduta Per otturazioni estese non durevole nel tempo Possibilità di dolore durante la masticazione Possibile scolorimento ed abrasione Problematico per cavità estese fino alla zona subgengivale
INTARSI IN CERAMICA O PORCELLANA
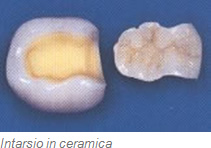 Gli intarsi sono otturazioni eseguite in laboratorio, usate per i denti posteriori (premolari e molari). Dopo la rimozione delle vecchie otturazioni difettose o della carie viene presa un’impronta della cavità. In laboratorio viene quindi realizzato, in oro o in ceramica, l’equivalente della parte mancante, che riempirà la cavità con estrema precisione, ricostruendo così la forma originaria del dente. Gli intarsi vengono quindi incollati (cementati) nella cavità durante la seconda seduta nello studio dentistico. Quali sono i vantaggi degli intarsi in ceramica? Gli intarsi in ceramica sono privi di metallo, pertanto lasciano passare la luce. Con una speciale procedura adesiva vengono incollati al dente senza lasciare spazi intermedi, ne risulta un’adesione chimica tra il dente e la ceramica, che restituisce ai denti indeboliti la integrità e la resistenza originaria. L’effetto estetico, grazie all’elevata trasparenza, è eccellente. La ceramica è estremamente biocompatibile, non si conoscono allergie, come per esempio per certi metalli. Gli intarsi in ceramica sono molto duraturi. Il grafico sottostante paragona la longevità fra otturazioni in composito ed intarsi in ceramica.
Gli intarsi sono otturazioni eseguite in laboratorio, usate per i denti posteriori (premolari e molari). Dopo la rimozione delle vecchie otturazioni difettose o della carie viene presa un’impronta della cavità. In laboratorio viene quindi realizzato, in oro o in ceramica, l’equivalente della parte mancante, che riempirà la cavità con estrema precisione, ricostruendo così la forma originaria del dente. Gli intarsi vengono quindi incollati (cementati) nella cavità durante la seconda seduta nello studio dentistico. Quali sono i vantaggi degli intarsi in ceramica? Gli intarsi in ceramica sono privi di metallo, pertanto lasciano passare la luce. Con una speciale procedura adesiva vengono incollati al dente senza lasciare spazi intermedi, ne risulta un’adesione chimica tra il dente e la ceramica, che restituisce ai denti indeboliti la integrità e la resistenza originaria. L’effetto estetico, grazie all’elevata trasparenza, è eccellente. La ceramica è estremamente biocompatibile, non si conoscono allergie, come per esempio per certi metalli. Gli intarsi in ceramica sono molto duraturi. Il grafico sottostante paragona la longevità fra otturazioni in composito ed intarsi in ceramica. 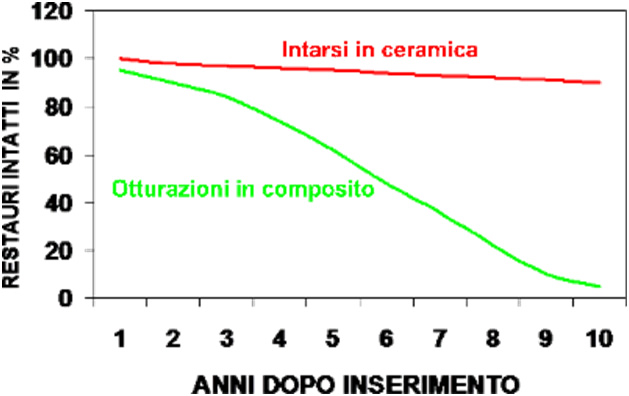 Gli intarsi in ceramica sono adatti per tutti i denti? In generale, tutti i denti posteriori (molari e premolari) possono essere ricostruiti con intarsi in ceramica, mentre i denti frontali (incisivi e canini) vengono trattati con otturazioni di composito. Solo nei casi dove la cavità si estende profondamente sotto gengiva, o se la rimanente sostanza dentale è estremamente debole o fragile (per esempio nei denti devitalizzati), una corona completa è l’opzione più duratura. Vantaggi e svantaggi degli intarsi in ceramica Estetica perfetta Buona durata nel tempo Ottima biocompatibilità Relativamente costosi Sono necessarie due sedute Problematici in caso di cavità subgengivali
Gli intarsi in ceramica sono adatti per tutti i denti? In generale, tutti i denti posteriori (molari e premolari) possono essere ricostruiti con intarsi in ceramica, mentre i denti frontali (incisivi e canini) vengono trattati con otturazioni di composito. Solo nei casi dove la cavità si estende profondamente sotto gengiva, o se la rimanente sostanza dentale è estremamente debole o fragile (per esempio nei denti devitalizzati), una corona completa è l’opzione più duratura. Vantaggi e svantaggi degli intarsi in ceramica Estetica perfetta Buona durata nel tempo Ottima biocompatibilità Relativamente costosi Sono necessarie due sedute Problematici in caso di cavità subgengivali
ORTODONZIA PER ADULTI
 Denti diritti e regolari ed un sorriso gradevole sono un dono della natura, ma sfortunatamente non tutti possono vantare una tale dotazione. Inoltre, in passato spesso non si eseguivano le cure ortodontiche necessarie nell’infanzia, e di conseguenza molti adulti oggi presentano denti malposizionati (malocclusione) che comportano disagi estetici e funzionali. Grazie ai progressi dell’ortodonzia moderna, oggi è senz’altro possibile correggere tali malocclusioni anche in età adulta. Gli apparecchi ortodontici sono molto più comodi da portare rispetto a qualche tempo addietro e spesso sono perfino praticamente invisibili. Inoltre grazie alla combinazione di tecniche di microchirurgia (praticamente indolore), utilizzo di microviti e tecniche ortodontiche, anche la velocità di trattamento è molto aumentata.
Denti diritti e regolari ed un sorriso gradevole sono un dono della natura, ma sfortunatamente non tutti possono vantare una tale dotazione. Inoltre, in passato spesso non si eseguivano le cure ortodontiche necessarie nell’infanzia, e di conseguenza molti adulti oggi presentano denti malposizionati (malocclusione) che comportano disagi estetici e funzionali. Grazie ai progressi dell’ortodonzia moderna, oggi è senz’altro possibile correggere tali malocclusioni anche in età adulta. Gli apparecchi ortodontici sono molto più comodi da portare rispetto a qualche tempo addietro e spesso sono perfino praticamente invisibili. Inoltre grazie alla combinazione di tecniche di microchirurgia (praticamente indolore), utilizzo di microviti e tecniche ortodontiche, anche la velocità di trattamento è molto aumentata.
ESTETICA ROSA
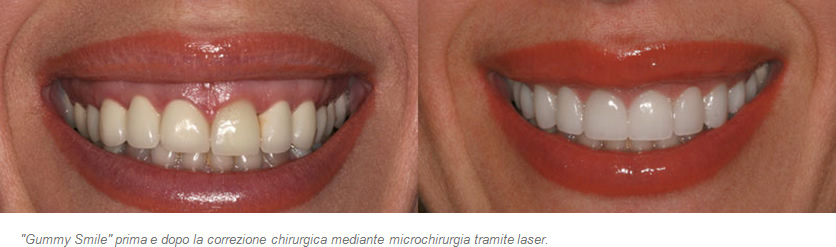 Anche in questi casi, la chirurgia estetica parodontale può migliorare la situazione. Con l’ausilio del laser, il tessuto in eccesso viene asportato in modo delicato e indolore riportando i denti alla naturale esposizione e migliorando il sorriso.
Anche in questi casi, la chirurgia estetica parodontale può migliorare la situazione. Con l’ausilio del laser, il tessuto in eccesso viene asportato in modo delicato e indolore riportando i denti alla naturale esposizione e migliorando il sorriso.
– PARODONTOLOGIA –
INTRODUZIONE
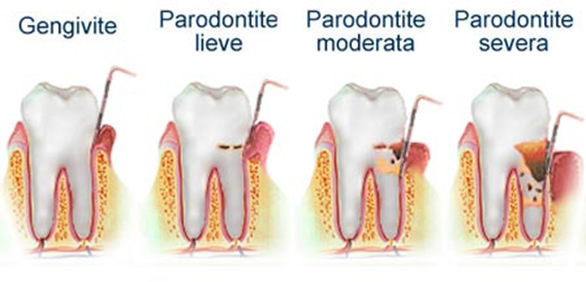 La parodontologia si occupa della diagnosi e terapia delle malattie che interessano l’apparato di sostegno dei denti, chiamato apparato parodontale, è costituito da gengiva, osso alveolare, legamento parodontale e cemento radicolare. Le patologie infiammatorie e degenerative, comunemente denominate piorrea o parodontosi, se lasciate incurate, portano alla successiva distruzione dei tessuti circostanti i denti e infine alla perdita di quest’ultimi. Il nostro studio è specializzato nella diagnosi e cura delle malattie parodontali. Così siamo in grado di offrire ai nostri pazienti le opzioni terapeutiche complete della parodontologia moderna: Profilassi e igiene dentale professionale. Esami batteriologici per la diagnosi della piorrea Laserterapia per la decontaminazione efficace delle tasche parodontali Terapia chirurgica con rigenerazione tissutale guidata (GTR/GBR)
La parodontologia si occupa della diagnosi e terapia delle malattie che interessano l’apparato di sostegno dei denti, chiamato apparato parodontale, è costituito da gengiva, osso alveolare, legamento parodontale e cemento radicolare. Le patologie infiammatorie e degenerative, comunemente denominate piorrea o parodontosi, se lasciate incurate, portano alla successiva distruzione dei tessuti circostanti i denti e infine alla perdita di quest’ultimi. Il nostro studio è specializzato nella diagnosi e cura delle malattie parodontali. Così siamo in grado di offrire ai nostri pazienti le opzioni terapeutiche complete della parodontologia moderna: Profilassi e igiene dentale professionale. Esami batteriologici per la diagnosi della piorrea Laserterapia per la decontaminazione efficace delle tasche parodontali Terapia chirurgica con rigenerazione tissutale guidata (GTR/GBR)
CHE COS'è' LA PARODONTITE?
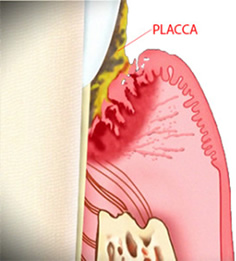 La piorrea (chiamata pure parodontite, parodontosi, malattia parodontale) è un’infezione cronica delle strutture parodontali. Essa viene causata da certi batteri, in parte anaerobici, ossia viventi in assenza di ossigeno, e decorre solitamente in modo indolore. La nostra bocca è normalmente colonizzata da ca. 500 ceppi diversi di batteri. Non sempre le nostre difese (il sistema immunitario) riescono a gestire facilmente questi batteri, se l’igiene orale viene trascurata, i batteri che formano la cosiddetta placca dentale, un biofilm costituito da strati organizzati nel quale i germi possono moltiplicarsi indisturbati. Le tossine da essi prodotte portano dapprima alla gengivite che si manifesta con gengive che sanguinano quando si spazzolano i denti. Se la gengivite perdura e nei soggetti suscettibili, l’infiammazione può estendersi dalle gengive all’apparato parodontale e comportare la distruzione delle fibre parodontali ed il riassorbimento dell’osso alveolare che sorregge i denti.
La piorrea (chiamata pure parodontite, parodontosi, malattia parodontale) è un’infezione cronica delle strutture parodontali. Essa viene causata da certi batteri, in parte anaerobici, ossia viventi in assenza di ossigeno, e decorre solitamente in modo indolore. La nostra bocca è normalmente colonizzata da ca. 500 ceppi diversi di batteri. Non sempre le nostre difese (il sistema immunitario) riescono a gestire facilmente questi batteri, se l’igiene orale viene trascurata, i batteri che formano la cosiddetta placca dentale, un biofilm costituito da strati organizzati nel quale i germi possono moltiplicarsi indisturbati. Le tossine da essi prodotte portano dapprima alla gengivite che si manifesta con gengive che sanguinano quando si spazzolano i denti. Se la gengivite perdura e nei soggetti suscettibili, l’infiammazione può estendersi dalle gengive all’apparato parodontale e comportare la distruzione delle fibre parodontali ed il riassorbimento dell’osso alveolare che sorregge i denti. 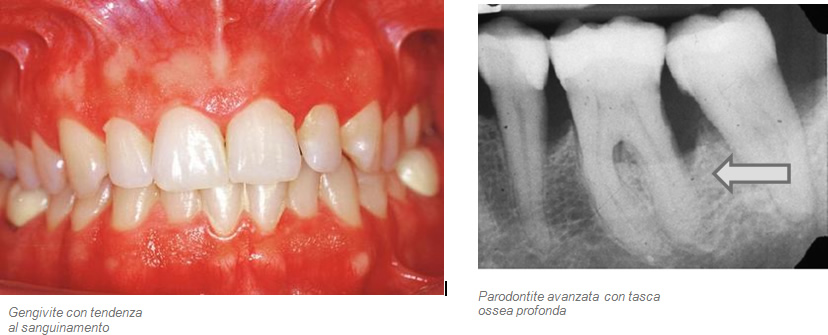 Si formano allora delle tasche prima gengivali, poi infraossee, che celano al loro interno residui di tartaro e biofilm batterico. La malattia parodontale, se lasciata non curata, progredisce e porta alla migrazione (allargamento dei denti con creazione di spazi) alla mobilità dei denti e infine alla perdita dei denti.
Si formano allora delle tasche prima gengivali, poi infraossee, che celano al loro interno residui di tartaro e biofilm batterico. La malattia parodontale, se lasciata non curata, progredisce e porta alla migrazione (allargamento dei denti con creazione di spazi) alla mobilità dei denti e infine alla perdita dei denti.
QUALI FATTORI FAVORISCONO LA PARODONTITE?
- Igiene orale inadeguata: La causa principale per la stragrande maggioranza dei casi di parodontite. La placca batterica provoca prima la gengivite che poi può diventare parodontite fino alle fasi di espulsione dei denti(piorrea).
Soprattutto in presenza di altri fattori di rischio l’igiene orale gioca un ruolo determinante.
- Fumo: Solo da alcuni anni sappiamo che i forti fumatori (10 e più sigarette per giorno) hanno un rischio più elevato di contrarre la piorrea che i non-fumatori. La piorrea nei fumatori avanza spesso più rapidamente e ha un decorso più aggressivo e refrattario alle cure.
- Predisposizione genetica: Da sempre era un enigma: Certe persone soffrono di malattia parodontale nonostante un’igiene orale impeccabile, mentre altri possono vantare strutture parodontali sane a dispetto di ammassi di tartaro e placca. Oggi sappiamo che ca. il 30% della popolazione ha ereditato un genotipo che predispone alla parodontite.
Con il dei test genetici possiamo verificare con un semplice prelievo di saliva se il paziente è predisposto alla parodontite o meno.
- Stress: Molti studi scientifici rilevano un nesso fra lo stress e la malattia parodontale, dovuto probabilmente al fatto che lo stress indebolisce le difese immunitarie.
- Gravidanza: Le forti fluttuazioni ormonali favoriscono l’insorgenza di gengivite e parodontite.
- Patologie generali: Qui bisogna menzionare sopratutto il diabete scompensato con glicemia alta, inoltre certe forme di poliartrite reumatoide nonché le deficienze immunitarie congenite o acquisite (p.e. AIDS).
QUALI SONO LE CONSEGUENZE?
Bisogna distinguere fra (1.) le conseguenze per i tessuti parodontali e (2.) le ripercussioni della parodontite sulla salute in generale.
- La recessione gengivale comporta in primo luogo una compromissione estetica, la scopertura dei colletti e delle superfici radicolari favorisce ipersensibilità e carie. In stadio più avanzato si assiste alla mobilizzazione o alla migrazione dei denti, infine alla loro perdita.
In casi talmente avanzati bisogna ricorrere all’implantologia per ripristinare la funzione masticatoria e l’estetica dentale.
- Hanno suscitato scalpore recentemente i risultati di studi scientifici comprovanti che chi soffre di piorrea ha un rischio 2-3 volte maggiore, rispetto agli altri, di subire un infarto cardiaco o un ictus cerebrale. Inoltre, per le donne parodontopatiche incinte, la probabilità di un aborto spontaneo o di un parto prematuro aumenta considerevolmente.
Questi fenomeni si spiegano con la disseminazione per via ematica dei batteri anaerobici (o delle loro tossine) che causano la parodontite. Da cosa si riconosce la piorrea? Essendo la malattia parodontale una patologia cronica e indolore, i primi sintomi non sono molto caratteristici (la sintomatologia è piuttosto subdola). Un campanello d’allarme può essere il sanguinamento gengivale in fase di spazzolamento, come lo è il gonfiore del bordo gengivale e l’alitosi (alito cattivo). Mobilità dentaria o migrazioni di elementi dentari sono di solito sintomi di una piorrea già avanzata. La vera diagnosi della piorrea è però demandata allo specialista esperto nella cura della malattia parodontale. Gli ausili diagnostici principali sono le radiografie e il sondaggio delle tasche parodontali. Nel nostro studio il sondaggio parodontale viene regolarmente eseguito su tutti i pazienti. Una sonda graduata è delicatamente mossa lungo il bordo gengivale misurando in 6 punti diversi per ogni dente la profondità delle tasche gengivali. Se le gengive sono intatte, la profondità misurata sarà di 1-2 mm. Valori oltre 4 mm di profondità segnalano spesso una piorrea già avanzata.
TERAPIA PARODONTALE
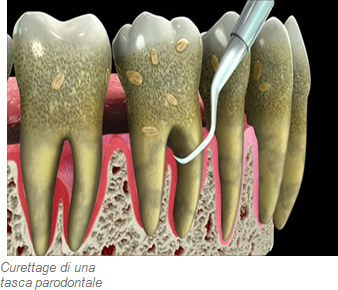 Dopo la terapia iniziale, il paziente viene sottoposto a controllo con ripetizione del sondaggio parodontale. Se si verifica la persistenza delle tasche profonde, il prossimo passo terapeutico consiste nella levigatura sottogengivale delle radici, il cosiddetto “deepscaling” or “rootplaning”. La rimozione del tartaro e la lucidatura delle radici sotto gengiva sono accompagnate da un curettage profondo delle tasche parodontali. Se questa procedura, che di solito è ben tollerata dal paziente, dovesse risultare fastidiosa può essere eseguita in anestesia locale. Antibiotici contro la piorrea Negli ultimi anni il concetto della terapia antibiotica sta investendo sempre più importanza nella cura della malattia parodontale. Si parte dal fatto che la parodontite è un’infezione batterica (polimicrobica) causata da germi che sono individuabili tramite un test microbiologico che risulta di semplice esecuzione. Il prelievo dalle tasche parodontali viene fatto con punte di carta sterili. Pochi giorni dopo si riceve un’analisi quantitativa e qualitativa della flora batterica che colonizza le tasche. Questo ci permette di procedere ad un trattamento antibiotico mirato contro i germi individuati. Gli antibiotici vengono somministrati sotto forma di compresse per un periodo di 1-2 settimane. Spesso è necessaria una combinazione di due antibiotici diversi per aumentarne l’efficacia. Nuovi studi scientifici attestano alte quote di successo a quelle terapie parodontali che, oltre al trattamento locale (p.e. levigatura), prevedono anche un approccio antibiotico. Seguendo questo schema, in molti casi si riesce ad eliminare i batteri dalle tasche e ad arrivare alla guarigione completa delle gengive e dell’apparato parodontale.
Dopo la terapia iniziale, il paziente viene sottoposto a controllo con ripetizione del sondaggio parodontale. Se si verifica la persistenza delle tasche profonde, il prossimo passo terapeutico consiste nella levigatura sottogengivale delle radici, il cosiddetto “deepscaling” or “rootplaning”. La rimozione del tartaro e la lucidatura delle radici sotto gengiva sono accompagnate da un curettage profondo delle tasche parodontali. Se questa procedura, che di solito è ben tollerata dal paziente, dovesse risultare fastidiosa può essere eseguita in anestesia locale. Antibiotici contro la piorrea Negli ultimi anni il concetto della terapia antibiotica sta investendo sempre più importanza nella cura della malattia parodontale. Si parte dal fatto che la parodontite è un’infezione batterica (polimicrobica) causata da germi che sono individuabili tramite un test microbiologico che risulta di semplice esecuzione. Il prelievo dalle tasche parodontali viene fatto con punte di carta sterili. Pochi giorni dopo si riceve un’analisi quantitativa e qualitativa della flora batterica che colonizza le tasche. Questo ci permette di procedere ad un trattamento antibiotico mirato contro i germi individuati. Gli antibiotici vengono somministrati sotto forma di compresse per un periodo di 1-2 settimane. Spesso è necessaria una combinazione di due antibiotici diversi per aumentarne l’efficacia. Nuovi studi scientifici attestano alte quote di successo a quelle terapie parodontali che, oltre al trattamento locale (p.e. levigatura), prevedono anche un approccio antibiotico. Seguendo questo schema, in molti casi si riesce ad eliminare i batteri dalle tasche e ad arrivare alla guarigione completa delle gengive e dell’apparato parodontale.
TEST GENETICO
TERAPIA PARODONTALE COL LASER
CHIRURGIA PARODONTALE
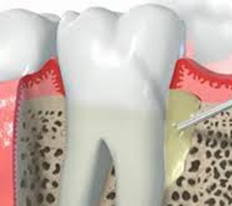 Un’altra opzione valida per la rigenerazione delle strutture parodontali è l’uso di fattori di crescita. Dopo la preparazione della superficie radicolare viene applicato un gel contenente una miscela di proteine bioattive, che induce la riformazione dell’osso e dei tessuti parodontali. Ambedue le metodiche rigenerative (GTR/GBR ed amelogenine) sono scientificamente ben documentate e regolarmente impiegate nel nostro studio. Gli interventi chirurgici parodontali sono normalmente eseguiti in modo indolore sotto anestesia locale.
Un’altra opzione valida per la rigenerazione delle strutture parodontali è l’uso di fattori di crescita. Dopo la preparazione della superficie radicolare viene applicato un gel contenente una miscela di proteine bioattive, che induce la riformazione dell’osso e dei tessuti parodontali. Ambedue le metodiche rigenerative (GTR/GBR ed amelogenine) sono scientificamente ben documentate e regolarmente impiegate nel nostro studio. Gli interventi chirurgici parodontali sono normalmente eseguiti in modo indolore sotto anestesia locale.
FASE DI MANTENIMENTO
CHIRURGIA MUCO- GENGIVALE
DOMANDE E RISPOSTE
– USO DEL LASER –
INTRODUZIONE
COME FUNZIONA IL LASER?
QUALI TRATTAMENTI POSSO ESSERE FATTI?
- Cura della malattia parodontale:
Il laser apre nuovi orizzonti nel trattamento della piorrea (parodontite). Grazie all’effetto decontaminante del raggio laser che distrugge tutti i batteri a sua portata, molti casi possono essere trattati senza intervento chirurgico. Dopo la rimozione del tartaro e della placca, la sottile sonda laser viene introdotta fino al fondo della tasca gengivale colonizzata dai batteri. Il laser elimina gli aggressivi germi della parodontite, gettando così le basi per la guarigione delle gengive malate. Studi scientifici hanno dimostrato che la terapia laser migliora notevolmente le possibilità di guarigione della malattia parodontale.
- Herpes / Afte /Stomatite aftosa: Molte persone soffrono di questa piaga ricorrente e dolorosa che può arrivare a ridurre la qualità di vita. Con il laser possiamo offrire per la prima volta un rimedio efficace.
Durante lo stadio iniziale di un herpes labialis o di un’afta della mucosa orale, viene effettuata una radiazione laser a bassa energia (Soft-Laser), completamente indolore. Grazie all’effetto della stimolazione tissutale da parte del raggio laser, si ottiene una notevole riduzione della sensazione dolorosa ed una guarigione più veloce. Se le lesioni sono già manifeste, si ricorre ad un trattamento laser con energia più elevata, carbonizzando superficialmente le vescicole. Ciò comporta un grande sollievo, specialmente per le persone che soffrono frequentemente di queste lesioni fastidiose.
- Frenuli / Gengive: Con una leggera anestesia locale possono essere rimossi dei frenuli gengivali, come pure ingrossamenti della gengiva (epulidi), in modo indolore, senza bisturi, né sanguinamento, né punti di sutura.
- Cura canalare: Con una sonda in fibra di vetro molto sottile (ø 0,2 mm), è possibile introdurre il raggio laser nel canale radicolare contaminato ed eliminare completamente i germi. In questo modo il trattamento radicolare è più veloce e sicuro.
- Denti ipersensibili: Fino ad poco fa, contro questo problema non c’era alcun rimedio. I dentifrici e collutori speciali deludevano spesso le aspettative. Adesso, con una sola seduta di trattamento laser è possibile rimediare in modo duraturo.
- Realizzazione di ponti e corone: Nella protesi fissa, la chiusura ermetica della corona è molto importante. E’ necessaria un’impronta assolutamente precisa per ottenere una corona (capsula) veramente perfetta. Un trattamento laser della gengiva prima della presa d’impronta può contribuire a migliorare la precisione del manufatto.
- Implantologia: L’ implantologia è uno dei campi più importanti per l’utilizzazione del laser a diodi. La riapertura della gengiva sopra gli impianti dentali dopo la fase di guarigione, e la modellazione gengivale nella zona visibile fanno risparmiare al paziente molto tempo, ed un ulteriore intervento doloroso. Anche per il trattamento della periimplantite (infiammazione dei tessuti che circondano un impianto), il laser costituisce una terapia efficace.
- Disordini della coagulazione /farmaci anticoagulanti Nei pazienti con disordini coagulativi, per esempio a causa dei farmaci anticoagulanti, il laser rende possibili molti interventi chirurgici grazie all’assenza di sanguinamento durante le procedure
PUò IL LASER SOSTITUIRE IL TRAPANO?
– SEDAZIONE COSCIENTE –
TRATTAMENTO PAZIENTI ANSIOSI
La paura del dentista è un problema molto diffuso. Sebbene la maggior parte della popolazione si rechi regolarmente dal dentista, il 5 – 10% ha una paura talmente forte, che va dal dentista solo quando il dolore è diventato insopportabile. Questa forma di panico è chiamata odontofobia. La odontofobia può avere delle conseguenze serie per la salute dei denti e per il benessere generale. Infiammazioni e dolori a denti, gengive e ossa alveolari possono compromettere la funzione masticatoria e digestiva. Ne risente però anche l’estetica, e molti pazienti paurosi si vergognano a causa dei loro brutti denti e del cattivo alito che emanano. Spesso si hanno remore nel farsi visitare per il timore di essere mal giudicati in questo modo si crea un circolo vizioso che non fa che aggravare la situazione.
LA NOSTRA STRATEGIA
- Approccio psicologico per ridurre lo stress
- Trattamento non invasivo e indolore
- Sedazione cosciente
Nel nostro Studio cerchiamo di offrire varie soluzioni al problema. Di primaria importanza è però l’ intento di riconoscere in anticipo un paziente ansioso e di trattarlo conseguentemente con l’obiettivo di superare la fobia. Per il raggiungimento graduale di questo scopo è indispensabile instaurare un rapporto di fiducia fra il paziente ed il dentista. Un’atmosfera priva di stress e rilassante, prima, durante e dopo il trattamento, l’eliminazione di inutili tempi d’attesa sono un importante prerequisito. L’ esecuzione più rapida delle terapie concentrando in pochi appuntamenti le terapie eseguibili insieme è sempre applicabile in particolare se le procedure sono eseguite in sedazione cosciente. Decisive sono naturalmente metodiche di trattamento non invasive ed indolore. L’applicazione è davvero molto semplice, e si può effettuare attraverso la somministrazione di farmaci ipnotici per via venosa. Dopodiché il medico potrà operare in tutta tranquillità, senza paura di recare dolore al paziente,che grazie allo stato di veglia può prendere parte alla corretta riuscita dell’intervento, in una efficace collaborazione con il proprio medico. E’ indubbio che molti si recano dal dentista solo quando il dolore diventa insopportabile e non c’è più nulla da fare, perdendo così ovvie occasioni di cura preventiva. Lo stadio narcotico indotto dalla sedazione cosciente risulta essere sufficiente per gli interventi specifici del dentista. Il paziente, resta in uno stadio cosciente che gli permetterà di collaborare attivamente all’ operazione. Potrà, per esempio, seguire le indicazioni del proprio medico. Inoltre, come visto, i farmaci utilizzati nella sedazione cosciente sono di facile assorbimento per l’organismo, che non ne risulta in alcun modo leso o intossicato. Le testimonianze dei vari pazienti che hanno scelto nel corso del tempo di eseguire le loro terapie in sedazione sono tutte concordi nel dire che rifarebbero anche procedure più semplici in sedazione, anche lo scrivente ne è testimone diretto.

 INFO WHATSAPP
INFO WHATSAPP